Papiloma - Formación tumoral benigna de la piel y las membranas mucosas de la etiología viral. Tiene la apariencia de una papila en una base estrecha (pierna), consistencia suave o densa, desde el color claro hasta el color marrón oscuro. La localización de los papilomas en la piel conduce a la formación de un defecto cosmético, en la respiración, la voz de la laringe, la voz, en la membrana mucosa de los órganos internos: ulceraciones y sangrado. Las recaídas de la enfermedad son posibles, la complicación más formidable es la degeneración maligna. La eliminación de papil se puede llevar a cabo mediante electrocoagulación, criodestrucción, escisión quirúrgica, método de onda de radio o exposición al láser.
información general
Papilomas - Esta es una enfermedad que afecta las células epiteliales y la piel. La causa de los papilomas es el papiloma humano, que pertenece a la familia Papoviridae, el grupo del papiloma. Entre el VPH, se distinguen los virus con riesgo oncogénico alto y bajo. La oncogenicidad de los papilomas se explica por la capacidad del virus para integrar su ADN en el genoma de células humanas.
El mecanismo de infección con el virus del papiloma humano
Una vez en el cuerpo humano, en la etapa inicial, el VPH afecta las células basales del epitelio. El microtrauma, los rasguños, las grietas y otros daños en la piel contribuyen a la penetración del virus del papiloma en el cuerpo. Durante mucho tiempo, el virus puede multiplicarse principalmente, no manifestarse clínicamente (carro crónico). Si el virus se propaga en las capas superficiales de la piel, entonces con el tiempo, incluso con el transporte crónico del virus del papiloma, se observa hiperplasia celular.
Dado que el virus del papiloma humano está anidado en el entorno externo, la infección ocurre con contactos directos. Los lazos sexuales forzados conducen a la infección; Fumar, el embarazo, la endometriosis, la deficiencia de vitaminas, las inmunodeficiencias son factores predisponentes para que la infección ocurra al interactuar con el virus. El riesgo de infección aumenta con contactos frecuentes con piel humana desnuda, por ejemplo, con masaje.
Manifestaciones clínicas de los papilomas
El papiloma es una neoplasia de la piel o las membranas mucosas y parece un crecimiento papilar que sobresale sobre el tejido circundante. Los papilomas se localizan en la piel, las membranas mucosas, en la región inguinal y en los genitales, en algunos casos, los papilomas se encuentran en la pelvis renal y en la membrana mucosa de los uretarios.
Dado que el papiloma consiste en tejido conectivo cubierto de piel y contiene vasos sanguíneos, el sangrado es posible durante el trauma. La neoplasia crece hacia arriba en forma de papilas dispersas en varias direcciones y parece coliflor.
La piel de la piel puede no cambiar, pero en la mayoría de los casos los papilomas tienen color de blanco a marrón sucio. Localización favorita: la piel de cepillos y manos. En pacientes con inmunodeficiencias, la papilomatosis está generalizada. Los cambios primarios en la piel comienzan a aparecer 1-6 meses después de la infección. La concentración del virus en las áreas afectadas alcanza el máximo en el sexto mes desde el momento de la infección, es este período el más contagioso.
Dependiendo del tipo de virus, las manifestaciones clínicas de los papilomas son variables. Entonces, los papilomas vulgares se ven en forma de protuberancia sólida con un diámetro de 1 mm con una superficie de queratinización rugosa. Los papilomas vulgares son propensos a la fusión y, por lo tanto, a menudo afectan áreas significativas de la piel. Los papilomas simples (vulgares) se localizan en todas partes, pero con mayor frecuencia se ven afectados por la piel de los dedos y la parte posterior de las palmas. En los niños, especialmente los jóvenes se ven afectados por los papilomas, esto se debe a características fisiológicas, ya que los niños se arrastran sin ropa. Por lo general, los papilomas vulgares se encuentran en grupos, pero una existencia prolongada de un solo elemento es posible durante varios años. Las condiciones de inmunodeficiencia y las enfermedades generales contribuyen a la propagación del proceso, en casos aislados, el papiloma vulgar es maligno.
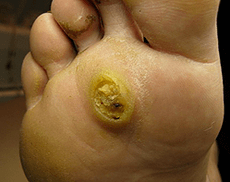
Los agentes causales de los papilomas son PAPC 1.2.4. Unos meses después de la infección en la piel de la suela, aparece una pequeña protuberancia brillante, que tiene todos los signos de papiloma ordinario y está rodeado por un borde sobresaliente. En algunos casos, las subsidiarias de tamaños pequeños aparecen alrededor de un papiloma, que externamente se parecen a las burbujas. Luego se diagnostica la papilomatosis mosaica.
Los papilomas en las plantas a menudo son dolorosos, especialmente al caminar. En aproximadamente el 30% de los casos, son auto -disolución, con mayor frecuencia se observa auto -procesamiento en niños pequeños. A menudo se confunden con los callos que aparecen entre los dedos con compresión prolongada. Sin embargo, los callos, a diferencia de los papilomas, tienen una superficie lisa y retienen el patrón de la piel.
Los agentes causales de los papilomas planos son el VPH 3.10. Estos papilomas del color de la piel sin cambios y se ven en forma de conos planos lisos, a veces puede haber un tono amarillento o ligeramente rosa con mayor frecuencia redondeados. También se encuentran papilomas multiplantes. Las neoplasias causan dolor, picazón, el área afectada es hiperémica.
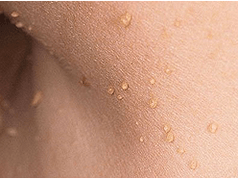
Los papilomas cinematográficos se diagnostican en la mitad de aquellos que han entregado más de 50 años sobre las neoplasias en la piel, también se llaman acrochords. Se localizan en la piel alrededor de los ojos, en la ingle, en las cavidades axilares y en el cuello. Primero, aparece un tono amarillento de tamaño pequeño, que aumenta aún más y se convierte gradualmente en densas formaciones elásticas alargadas de tamaño de hasta 5-6 mm. Si los acrocordos se localizan en lugares donde es posible el trauma, entonces se inflan y lastiman. Los papilomas cinematográficos no son propensos a la desaparición espontánea. En pacientes con papilomas roscados diagnosticados, a menudo se observan los pólipos de recto.
El HPV 13, 32 causa hiperplasia epitelial local, que se caracteriza por la apariencia en la membrana mucosa de la boca y en el borde rojo de los labios de pequeñas neoplasias papilares, que se elevan ligeramente por encima de la piel y son propensas a la fusión.
Uno de los papilomas rara vez encontrados son los papilomas de Lewandovsky-Lutz (Epidermodisia de Warty). La mayoría de los niños y los adolescentes están enfermos. A veces, la epidermodisplasia de la vertiginía es el carácter familiar. Se ve clínicamente como múltiples papilomas manchados de color marrón rojo en las manos y los pies. Si los papilomas se encuentran en las áreas de la piel, que son más susceptibles a la radiación ultravioleta, entonces en el 30% de los casos son malignos y renacen en tumores malignos con germinación en los tejidos vecinos.
El VPH, que son los patógenos de los condils puntiagudos, pueden ser con un riesgo bajo, medio y alto de degeneración oncológica, por lo tanto, al diagnosticar confectores puntiagudos, siempre es necesario llevar a cabo el examen de PCR. El período de incubación es de varias semanas a varios meses. Dado que en algunos casos los cambios son mínimos, estos papilomas pasan desapercibidos. El camino de la transmisión principal es sexual. El grupo de riesgos incluye personas con inmunodeficiencia y a menudo cambiantes parejas sexuales. Exteriormente, parecen crecimientos puntiagudos de color rosa o gris pálido en la pierna.
En la mayoría de los casos, se observan dolor, ardor, picazón, irritación al tocar y fricción con ropa interior, a menudo lesionados y sangrado. Se localizan en la víspera de la vagina, en pequeños labios, con menos frecuencia, se encuentran condilomas picantes en la vagina y en el cuello uterino. En los hombres, el agujero de la uretra se ve afectado. La zona de daño depende del comportamiento sexual de esta manera, en las personas que practican contactos anal, los condilomas puntiagudos se encuentran en el perineo y en la zona perianal. En algunos casos, los condilomas puntiagudos se diagnostican en la mucosa oral y en el borde rojo de los labios, lo que nuevamente se asocia con las características de la actividad sexual.
Los papilomas juveniles de la laringe rara vez se registran, son causados por el VPH 6.11; En su mayor parte, los niños menores de cinco años están enfermos. La infección ocurre durante el parto, cuando la mujer en trabajo de parto tiene papilomas en la vagina y el niño mientras pasa por el canal de nacimiento, respira prematuro. La enfermedad se caracteriza por los crecimientos papilares en los paquetes vocales, lo que conduce a la dificultad de la circulación del aire y los trastornos del habla.
Diagnóstico de papilomas
El diagnóstico de papilomas es llevado a cabo por un dermatólogo o venereólogo. Debido a la gran cantidad de tipos de virus, tiene sus propias características. Es posible hacer un diagnóstico preciso basado en una inspección visual solo en el caso clásico de las verrugas puntiagudas, pero esto no proporciona información precisa sobre el tipo de virus y su oncogenicidad. Por lo tanto, en caso de sospecha de la naturaleza papilomatosa de las neoplasias, recurren a los diagnósticos de PCR del ADN del virus.
El diagnóstico de PCR no solo permite confirmar la presencia del papiloma humano en el cuerpo y determinar su tipo, sino también diagnosticar cuántos virus hay en el cuerpo en el momento del análisis. Esto tiene un valor de diagnóstico, ya que conoce el porcentaje del contenido del virus y su tipo, puede determinar los períodos aproximados de infección e identificar a las personas de contacto para examinar y prescribir la terapia preventiva. El diagnóstico de PCR también proporciona información sobre si los papilomas tienen un curso crónico o son consecuencia de una disminución simultánea de la inmunidad. Gracias a tales datos, se puede prescribir terapia adecuada.
Si el único método de tratamiento es la eliminación de papilomas, entonces, en paralelo a la cirugía, se lleva a cabo una biopsia para la investigación citológica. Un examen histológico del tejido de los papilomas proporciona resultados más precisos, ya que el examen está sujeto a las células, por lo que la ubicación correcta de sus capas y las características estructurales del tejido. Esto proporciona resultados confiables sobre el grado de cambios en el cuerpo y sobre la probabilidad de malignidad, ya que los papilomas a largo plazo y no unequal conducen con mayor frecuencia al cáncer que el VPH detectado con un alto grado de oncoris.
Como regla general, el diagnóstico de PCR es una detección de naturaleza y, si el análisis confirma la presencia del virus, se lleva a cabo un estudio adicional.
Tratamiento de papiloma
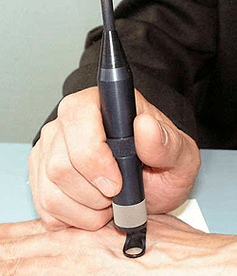
El régimen de tratamiento de los papilomas en cada caso se selecciona individualmente. Si se detecta un VPH durante el diagnóstico, pero aún no hay manifestaciones clínicas, la citostática prescribe la terapia preventiva. Es bastante efectivo y le permite "tirar" el virus durante varios años. Se recomienda a los pacientes que son portadores de VPH para realizar periódicamente el examen de PCR y usar medios de anticoncepción de barrera, para no peligro la infección del papiloma humano con su pareja.
La inozina pranobex es un fármaco para el tratamiento de papilomas del grupo de agentes antivirales, que suprime la reproducción de virus. Es uno de los más preferidos, ya que tiene propiedades inmunomoduladoras. Las indicaciones para su uso son papilomas diagnosticados con una combinación de otras infecciones virales, como infecciones por citomegalovirus, sarampión y paperas. La presencia de un virus del herpes, la hepatitis viral crónica y la inmunodeficiencia también requiere la inclusión de isoprinosina en el régimen de tratamiento. Dado que la terapia de papiloma es larga, el papillo pranobex solo debe tomarse bajo la supervisión de un médico, ya que es necesario controlar los indicadores de laboratorio. El uso de inmunomoduladores y cursos de vitaminas se muestra a todos los pacientes con VPH.
Si hay manifestaciones del VPH en la piel y las membranas mucosas, entonces, dependiendo de la localización y los síntomas, recurren a la criodestrucción de papilomas, la electrocoagulación o la eliminación del láser de papil. Es posible utilizar otro método moderno de tratamiento quirúrgico: remoción de papilomas con ondas de radio. Si el papiloma tiene signos de malignidad, entonces la escisión se lleva a cabo con un bisturí del área afectada con la captura de tejidos sanos.
Debe tenerse en cuenta que la eliminación de papilomas no conduce a una recuperación completa, ya que hoy no hay drogas que se detallen en el VPH. Por lo tanto, los pacientes con papilomas diagnosticados previamente deben someterse periódicamente al examen y realizar cursos de terapia antiviral.
Dado que el VPH se transmite principalmente sexualmente, la única prevención de los papilomas es el método de anticoncepción de barrera. Al planificar el embarazo, es necesario diagnosticar y, si es necesario, entonces el tratamiento del virus para reducir la probabilidad de infección del niño durante el parto y en los primeros años de vida.






















